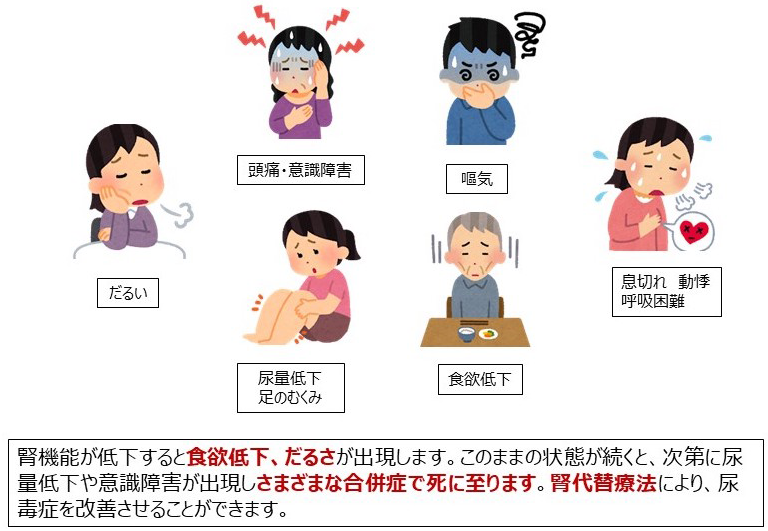
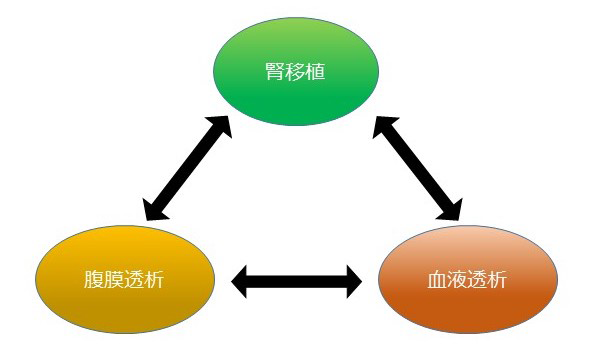
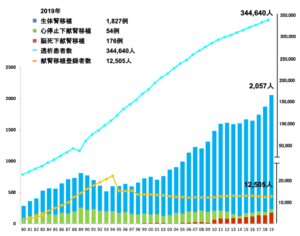
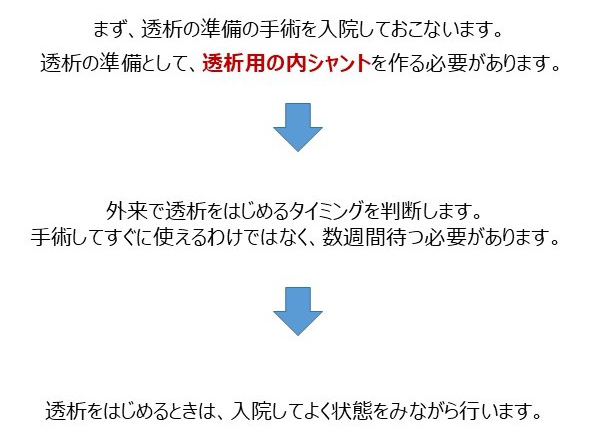
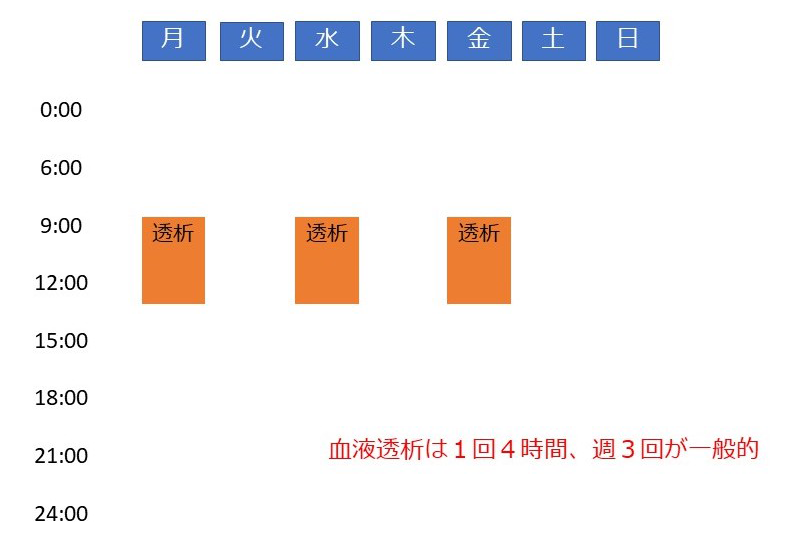
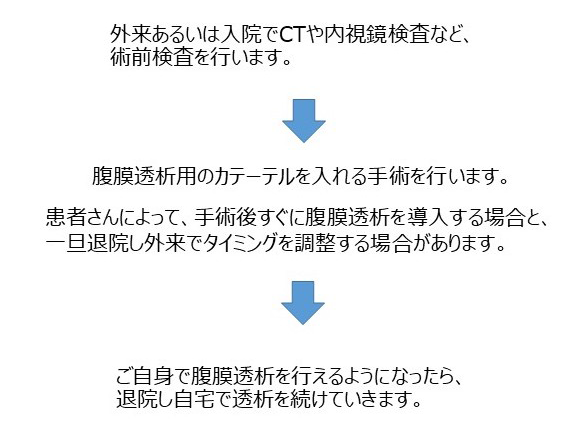
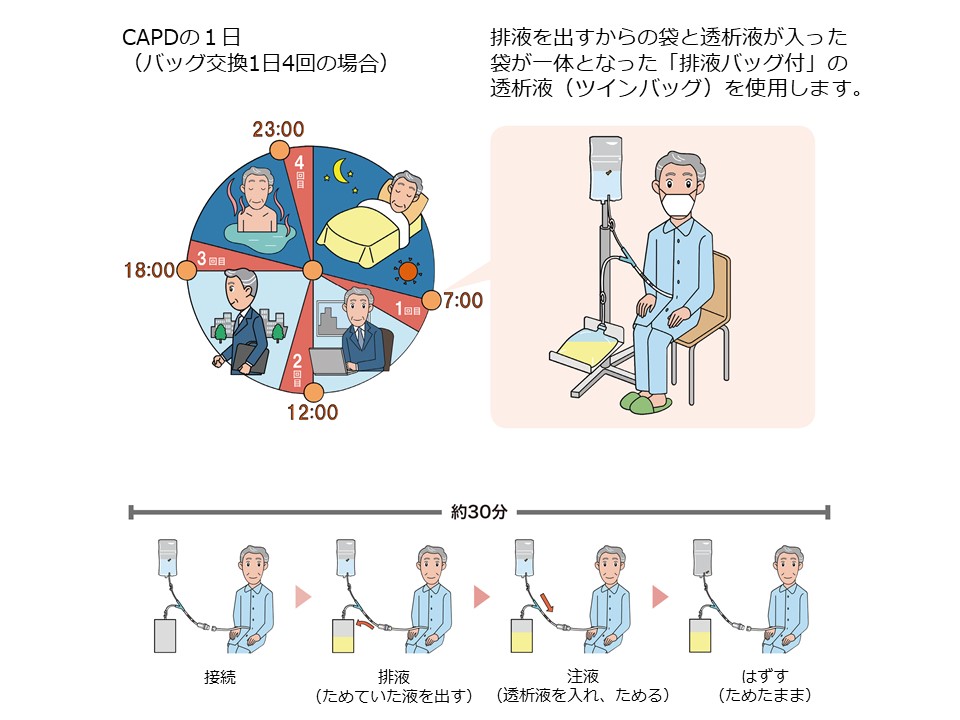
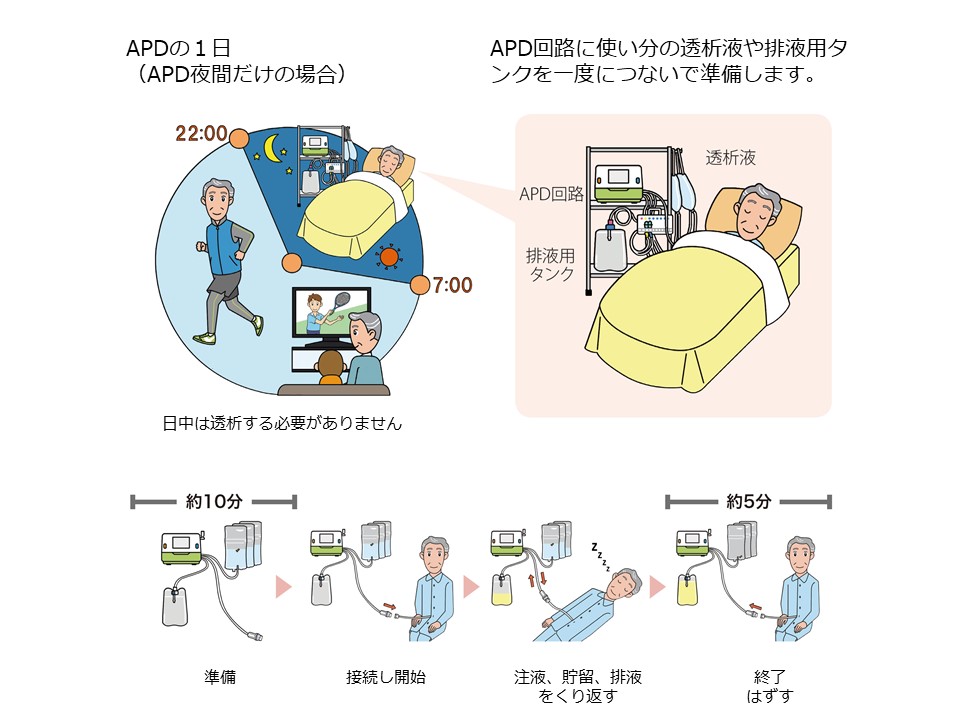
慢性腎臓病(CKD)はタンパク尿や血尿など尿の異常や腎機能低下が持続する病気です。日本人のCKD患者数は約1,330万人とされており、成人の約8人に1人はCKDです。CKDは心筋梗塞や脳卒中、心不全などの心血管疾患や、死亡のリスクを上昇させることが知られています。CKDが進行すると末期腎不全に至り、透析療法や腎移植が必要となります。
CKDの多くは自覚症状に乏しいのですが、血液・尿検査で診断が可能です。このため健康診断や医療機関での検査によってCKDを早期に診断し、適切な治療を行うことでCKDの重症化を防ぎ心血管疾患の発症を抑制することが重要です。
CKD治療には生活習慣の改善、CKDステージに応じた食事療法、血圧・血糖・脂質などの集学的な治療が必要です。当院腎臓内科では、かかりつけ医と連携しつつ、患者さんのCKDの進行抑制と合併症予防に努めていきます。